年齢にかかわらず、膝の不調に悩む方は少なくありません。
膝は体重による負荷が大きい部位であると同時に、体を支える重要な部位でもあります。
できるだけトラブルがないよう、健康的にケアしたいですよね。
中でも「膝蓋軟骨軟化症(しつがいなんこつなんかしょう)」は、膝のお皿(膝蓋骨)の裏側にある軟骨が摩耗したり、柔らかくなったりすることで生じるトラブルとして知られています。
階段の昇り降りや立ち上がり動作など、日常のちょっとした動きで違和感や痛みを感じる方もおり、放置すれば生活の質に影響することも。
さて、近年は栄養学や生理学の観点から、マグネシウムと膝の健康との関係が注目されています。
マグネシウムは、筋肉の働きや神経伝達、骨の形成など、さまざまな機能に関わる必須ミネラルの一つです。
膝まわりの筋肉の緊張や柔軟性、血流などにも間接的に関与する可能性があるとして、研究が進められています。
今回は、膝蓋軟骨軟化症の基礎知識とともに、マグネシウムに関する栄養的な視点からのアプローチ方法をご紹介します。
医療行為ではなく日々の生活習慣を見直すヒントとして、食事・運動・リラックス習慣を通じたセルフケアの重要性をお伝えできれば幸いです。
膝蓋軟骨軟化症とマグネシウムの関係

膝蓋軟骨軟化症は、膝関節にかかる繰り返しの負担や筋肉のアンバランス、姿勢の乱れなどが原因となり、膝蓋骨(膝のお皿)の裏側にある軟骨が柔らかくなったり、すり減ったりすることで起こる状態です。
階段の昇り降りや長時間の座位、立ち上がる動作の際に膝前面に痛みや違和感を覚えることがあり、進行すると日常生活に支障が出る場合もあります。
こうした膝のトラブルと関係がある可能性がある栄養素として、近年注目されているのが「マグネシウム」です。
マグネシウムは体内で800以上の酵素の働きに関与するとされ、筋肉の収縮と弛緩、神経の働き、血流の維持、さらには骨や軟骨の構造にも間接的に関わるとされるミネラルであり、身体のさまざまな機能を支える「健康のベース」的な存在です。
もちろん、マグネシウムの摂取だけで膝の状態が劇的に変わるわけではありませんが、筋肉や関節の動きを支える一要素として、膝のコンディション維持に役立つ可能性があると考えられています。
まずは、膝蓋軟骨軟化症の背景にある体のメカニズムと、マグネシウムとの関係について、最新の栄養学の視点からご紹介します。
マグネシウムの基本的な役割
マグネシウムは、エネルギー産生、神経伝達、筋肉の収縮と弛緩、体温や血圧の調整など、体内のさまざまなプロセスにおいて重要な役割を果たしている栄養素です。
特に筋肉の動きにおいては、マグネシウムとカルシウムが“拮抗的”な関係にあることが知られています。
たとえば、カルシウムが筋肉を収縮させる方向に作用するのに対し、マグネシウムは弛緩に関与するとされ、両者のバランスが整うことでスムーズな筋肉の動きを支えていると考えられています。
膝まわりでは、大腿四頭筋などの筋肉が膝関節の動きに密接に関係しており、筋肉が緊張したまま柔軟性を欠いていると、膝蓋骨(お皿の骨)に余計な負担がかかるケースがあります。
こうした背景から、マグネシウムが不足した状態では、筋肉が適切に弛緩せず、関節にストレスが蓄積しやすくなる可能性があると指摘されています。
ただし、マグネシウムが膝のトラブルを直接的に改善するというわけではなく、あくまで筋肉の健康維持や神経伝達など“全身の調整機能の一部として関与する”ことが前提です。
そのため、栄養面からのサポートという観点でマグネシウムを意識することは、日常の体づくりにおいて一つのヒントとなるでしょう。
マグネシウム不足で何が起こる?
マグネシウムは、筋肉や神経、骨の健康を支えるミネラルとして、日々の体の働きをサポートしています。
マグネシウムが不足すると、体内のさまざまなバランスに影響を及ぼす可能性があるといわれています。
たとえば、マグネシウム不足が続くと筋肉がつりやすくなったり、けいれんを起こしやすくなったりすることも。
これは、マグネシウムが筋肉の弛緩に関与していると考えられているためで、運動後の違和感や就寝中のこむら返りなどが気になる方は、栄養バランスの見直しが一つのヒントになるかもしれません。
また、慢性的なマグネシウム不足は、筋肉の緊張が高まったり、神経が過敏になったりすることで、身体の一部に不快感や疲労感が蓄積する一因になることもあると報告されています。
特に膝まわりでは、筋肉がこわばることで関節への負荷が高まり、結果として違和感や不調につながる可能性も。
さらに、マグネシウムは骨の形成や代謝にも関わるとされており、不足が続くことで骨密度の低下に関与する可能性を示す研究もあります。
これは加齢や過度な運動、栄養の偏りなどと複合的に関係しており、すぐに症状が出るわけではありませんが、日々の食生活の中ではできるだけ意識的にマグネシウムを摂取することが推奨されています。
ただし、マグネシウムの摂取だけですべてが解決するわけではありません。個人の体調や生活習慣全体を見直す中で、マグネシウムが“不足しないよう意識する”という姿勢が、長期的な健康維持に役立ちます。
マグネシウムが膝蓋軟骨軟化症にどう影響するのか?
膝蓋軟骨軟化症は、膝のお皿の裏側にある軟骨に繰り返し負担がかかることで生じやすいとされています。
また、筋肉のこわばりや姿勢のクセ、運動の過不足など、さまざまな要因が絡み合って生じる症状と考えられています。
こうした要因に対し、マグネシウムが間接的に関与する可能性がある──という視点を持つ人が、近年増えつつあります。
なぜなら、マグネシウムは筋肉の収縮と弛緩のバランスを保つミネラルとされており、筋肉が過度に緊張するのを防ぐ働きがあると言われているからです。
つまり、マグネシウムが十分に摂取されていると、膝周囲の筋肉が柔軟性を保ちやすくなり、膝蓋骨にかかる局所的なストレスが和らぐ可能性がある──と指摘されているのです。
ただし、これは補助的な影響にとどまるものであり、確定的な効果を保証するものではありません。
また、マグネシウムは血管の収縮にも関わるとされ、末梢の血流を保つ上でも重要なミネラルと考えられています。
血流が良好であるということは、膝まわりの筋肉や組織に必要な酸素や栄養が届けられやすくなっていることを意味し、結果として関節のコンディション維持を支える可能性があります。
加えて、マグネシウムには精神的ストレスを和らげる働きがあるとする報告もあるのが興味深いところです。
膝の痛みが続くと、精神的な緊張や不安が強くなることもあり、こうした心理的負担の軽減につながる可能性も一部で示唆されています。
とはいえ、マグネシウムの摂取だけで膝蓋軟骨軟化症が予防・改善できるわけではありません。
あくまでも、運動・姿勢・休息・栄養といった生活全体のバランスの中で、マグネシウムが一要素として関与する可能性がある、という位置づけで捉えることが大切です。
膝蓋軟骨軟化症とは?
膝蓋軟骨軟化症は、簡単に言うと「膝のお皿の裏側にある軟骨が変化することで、違和感や痛みが出る状態」です。
特に階段の昇り降り、正座やしゃがむ動作、長時間座ったあとに立ち上がる際など、日常の動作の中で膝に負担がかかると症状が現れやすいとされています。
軟骨は骨と骨の間でクッションのような役割を果たしており、スムーズな関節の動きを支えています。
しかし、この軟骨が何らかの要因で傷ついたり、軟らかくなったりすると、動かすたびに摩擦や刺激が生じやすくなり、不快感や痛みの原因となることがあるのです。
また、膝蓋軟骨軟化症は、年齢に関係なく若い世代にも見られることがあり、特に運動量の多い方や膝に繰り返し負担をかけやすい生活習慣を持つ方に起こりやすい傾向があります。
膝に違和感を覚えた際には、無理をせず、早めにケアを始めることが大切です。
膝蓋軟骨軟化症の症状と特徴
膝蓋軟骨軟化症の症状は、膝前面に出ることが多く、特定の動作をきっかけに違和感や痛みが現れるのが特徴です。
初期のうちは「何となく膝がスムーズに動かない」といった軽い不調に感じることもありますが、放置していると悪化し、歩行に支障をきたす場合も。
以下の表のようなサインが見られる場合、膝蓋軟骨軟化症の可能性があるとされています。
| 症状・違和感の種類 | 出やすい場面・タイミング | 備考 |
|---|---|---|
| 膝のお皿の周辺が痛む | 階段の昇り降り、しゃがむ動作、正座など | 特に「昇る」より「降りる」動作で痛む人が多い |
| 膝がギシギシ・ゴリゴリとする感覚 | 長時間座った後に立ち上がるとき | 違和感のみで、痛みを伴わないケースもある |
| 膝が腫れぼったい、重だるい | 長時間の歩行や運動後 | 外見上の腫れがない場合でも、内部に圧迫感を感じることがある |
| 動き始めに痛む | 朝起きたとき、椅子から立ち上がるとき | 「動き始めに強く、慣れると軽くなる」というパターンも |
| 階段や坂道で膝に力が入らない | 下り坂や階段を降りるときに膝がガクッとする感じがある | 筋力や神経のバランスの乱れも一因となる場合あり |
これらの症状は、膝関節に過剰な負担がかかったり、軟骨が本来の機能を十分に果たせない状態だったりすることで現れるとされます。
ただし、似たような症状は他の膝関節疾患でも起こることがあるため、自己判断は避け、必要に応じて医療機関での確認をおすすめします。
症状が軽いうちに生活習慣の見直しや負担軽減の工夫を行うことが、膝の状態を長く保つための第一歩です。
膝蓋軟骨軟化症の主な原因とリスク
膝蓋軟骨軟化症は、日々の習慣や身体の使い方、体格的な特徴などが複合的に関係して発症するとされています。
特に次のような要因が膝への負担を増やし、膝蓋骨の裏にある軟骨に影響を与えるリスクとされています。
①膝への繰り返しの負担
ランニングやジャンプ動作、階段の昇り降りなどによる負荷の蓄積。特に同じ動作を繰り返すスポーツや仕事をしている人は注意が必要。
②筋力のアンバランス
大腿四頭筋(太ももの前の筋肉)とハムストリングス(裏側の筋肉)のバランスが悪いと、膝蓋骨の動きに影響が出やすくなる。
③不良姿勢・身体の使い方のクセ
猫背や反り腰、O脚やX脚など、身体のゆがみが膝関節の一部に負担を集中させる場合がある。
④急激な体重増加や肥満
体重が増えることで膝関節にかかる圧力が増し、軟骨の摩耗が進行しやすくなると考えられる。
⑤成長期の骨格変化
特に10代の学生やスポーツをする子どもは、成長に伴う骨格の変化と運動量の多さが重なり、膝蓋骨の位置や動きに影響が出やすいとされている。
⑥女性に多い傾向
骨盤の構造や筋力の差などから、男性よりも女性に発症しやすいという報告も。
⑦柔軟性の低下・ストレッチ不足
筋肉や腱が硬くなると、膝関節に負担がかかりやすくなる。運動前後のストレッチを怠ることもリスク要因の一つ。
これらの要因は一つひとつが独立しているわけではなく、複数が重なり合うことで症状が現れやすくなることがあります。日々の姿勢や運動習慣、筋力のバランスを見直すことが、膝のトラブル予防にとって大切なポイントです。
膝蓋軟骨軟化症は若年層にも起こり得る
膝蓋軟骨軟化症は、一般的に加齢に伴って発症するものと考えられてはいますが、実際には10代〜20代の若年層にも見られることがあります。
特に部活動やスポーツ競技に熱心に取り組んでいる学生、成長期の子どもたちは、膝に負担がかかりやすい時期なので注意が必要です。
若年層で発症しやすい背景には、以下のような原因が考えられます。
①成長期による骨格の変化
身長の急激な伸びにより、筋肉や腱の柔軟性が一時的に追いつかず、膝関節の動きが不安定になることがあります。
②運動の繰り返しによる負担
特にジャンプやダッシュ、しゃがみ込みなどの動作を繰り返す競技(バスケットボール、サッカー、バレーボールなど)は、膝蓋骨周辺に負荷がかかりやすくなります。
③準備運動・ケア不足
部活動などではウォーミングアップやストレッチが不十分なまま運動に入ってしまうことが多く、筋肉が硬い状態で負荷がかかると、膝への影響が出やすくなると考えられています。
④体の使い方のクセに気づきにくい
若年層では、自身の姿勢や身体の使い方に意識が向きにくく、不適切な動作を繰り返してしまうケースがあります。
こうしたリスクが考えられるため、若いからといって油断は禁物です。「ちょっと膝が気になるけど、動けるから大丈夫」と軽視せず、違和感がある場合は早めの休養やケアを取り入れましょう。
また、保護者や指導者が子どもの体の変化に気づき、適切なサポートを行うことも大切です。

膝蓋軟骨軟化症をケアする方法

膝蓋軟骨軟化症と向き合うには、膝への過剰な負担を避け、関節や筋肉の状態を整えるための生活習慣を意識することが大切です。
ここでは、日々のケアに取り入れやすい4つの視点から、予防・悪化防止のヒントをご紹介します。
1.食習慣を見直そう
膝の健康を保つには、日々の食生活も重要な要素です。
筋肉や骨の構成に関わるたんぱく質、ビタミン、ミネラルなどをバランスよく摂ることで、体の土台づくりを支えることができます。
特に日本人は、必須ミネラルの一つであるマグネシウムが不足しやすいといわれているので、マグネシウムを豊富に含む食品を意識的に取り入れたいところです。
マグネシウムを豊富に含む食品には、次のようなものがあげられます。
- ナッツ類(かぼちゃの種、アーモンド、カシューナッツなど)
- 海藻類(ひじき、わかめなど)
- 豆類(納豆、黒豆、大豆製品など)
- 緑黄色野菜(ほうれん草、小松菜など)
不足が気になる場合には、サプリメントなどを補助的に活用する選択肢もありますが、体質や服用中の薬によっては注意が必要です。
サプリを使用する場合は、医師や薬剤師に相談すると安心です。
 【24選】マグネシウムを豊富に含む食品ランキング|効率的な摂取方法&簡単献立例
【24選】マグネシウムを豊富に含む食品ランキング|効率的な摂取方法&簡単献立例
2.姿勢や体の使い方を見直そう
日常の姿勢のクセが、膝に無意識のうちに負担をかけていることがあります。
特に、猫背や反り腰、重心の偏りがある人は要注意です。
まずは以下のようなことを、日常の中でできるだけ意識してみましょう。
- 立つときは「耳・肩・くるぶし」が一直線になる姿勢を意識
- 椅子に座るときは、膝と股関節が90度になる高さを保つ
- 長時間同じ姿勢を続けず、こまめに動く
正しい姿勢は膝だけでなく、全身の筋肉のバランスにも良い影響を与えるとされています。
3.運動習慣を見直そう
過度な運動は膝に負担をかけますが、逆に動かさなすぎても筋力が低下し、関節の安定性が損なわれる場合があります。
膝に優しい運動で、無理なく筋力を保ちましょう。
できるだけ膝に負担をかけず、かつ適度な運動量を確保できる例として、以下の運動がおすすめです。
・ウォーキング…砂利道や傾斜のきつい道などはかえって膝への負担が大きくなってしまうため、フラットに整備されたウォーキングコースなどを利用するのがおすすめです。
・水中ウォーキング…最近は、ウォーキング用のレーンが用意されているプールが増えてきました。水中ウォーキングは膝への負荷が軽く、安全に全身運動できるのがメリットです。
・自宅での簡単な筋トレ…イスに座って脚を伸ばすなど、自宅でも簡単な筋トレを行うことができます。
痛みがある場合は無理をせず、運動量や回数を少しずつ調整することが大切です。
4.リラックスタイムを見直そう
筋肉のこわばりや精神的な緊張は、膝の不快感に間接的な影響を与えることもあります。
入浴やストレッチなど、リラックスできる時間を意識的に取り入れてみましょう。
入浴する際は、以下のポイントを意識してみてください。
- ぬるめ(38〜40℃)のお湯に10〜15分程度つかる
- マグネシウム(エプソムソルトなど)を含む入浴剤を使うのも◎
- 入浴後は軽くストレッチをし、筋肉をゆっくり伸ばす
また、ストレッチをするときは、次の4つのポイントを意識しましょう。
- 呼吸を止めず、リラックスした状態で行う
- 痛みを感じる手前で止める
- 反動をつけず、静かに伸ばす
- 1部位につき15~30秒を目安にキープする
日常の中で継続することが大切なので、お風呂上がりや寝る前など、体が温まっている時間帯に行うのがおすすめです。
ストレッチはあくまで“ケアの一環”であることを留意し、無理をせず自分のペースで行いましょう。

膝まわりのケアには、ヨガから取り入れられたいくつかのストレッチがおすすめです。
特に有用とされているのが、壁を利用して膝をストレッチする方法と、ストラップを使ったストレッチ法の2つです。これらのストレッチは、座りすぎなどによって硬直しやすい筋膜・筋肉・腱・靭帯といったポステリアチェーン(身体の後ろ側にある筋肉)を効果的にストレッチするのに役立ちます。
次項で、それぞれのやり方について解説します。
壁に脚を上げるストレッチ(レッグ・アップ・ザ・ウォール)

レッグ・アップ・ザ・ウォールを行う際は、壁に脚を上げた状態で約5分間そのまま静止します。
脚の裏側が柔軟になると、膝への引っ張りが軽減されやすくなります。
無理のない範囲で継続的に行うことで、膝周辺の負担軽減や柔軟性向上が期待できます。
また、とてもリラックス効果が高いポーズなので、入浴後や就寝前などに取り入れるのがおすすめです。
ストラップを使ったストレッチ

ストラップを使ったストレッチでは、先端を輪っか状に結んだストラップを片足に引っかけて、テンションをかけて腱を伸ばします。
気持ちいいと思えるレベルに留め、決して無理をしないでください。
まずは片足を真上に伸ばし、ストラップでテンションをかけながら、深い呼吸を10回行いながら、少しずつストレッチの強度を高めていくことを意識しましょう。
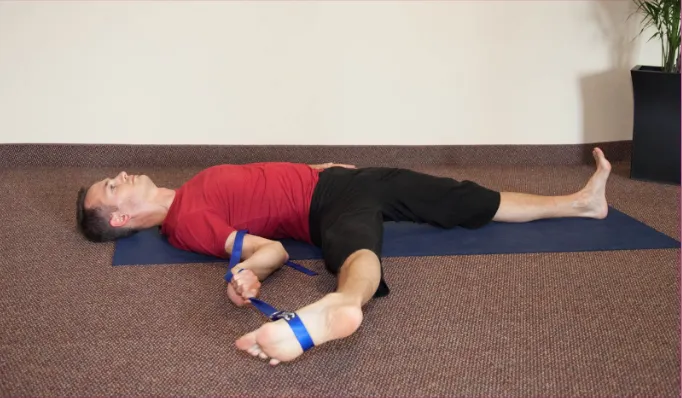
同じ要領で、今度は足を横に倒してテンションをかけます。先ほどとは違う部位に負荷がかかっているのを感じるはずです。
この状態で、再度深い呼吸を10回繰り返しながら、テンション強度を少しずつ高めていきます。
こちらの方法もリラックス効果が高いので、就寝前などに取り入れるのがおすすめです。
膝蓋軟骨軟化症が疑われる時にするべきこと

「最近、膝に違和感がある…」
「階段の下りでチクッと痛む…」
「正座がつらくなってきた…」
そんな日常のサインに気づいたとき、どう対応するべきか迷う方も多いのではないでしょうか。
膝蓋軟骨軟化症は、初期には軽い不快感や“ちょっとした違和感”として現れることがあります。
そのため、つい様子を見てしまいがちですが、適切なタイミングで対処することが、将来的に悪化を防ぐ大切なポイントです。
ここからは、膝に気になる症状がある場合にどのような行動をとるべきか、基本的な流れをわかりやすくご紹介します。
1.整形外科を受診する
膝の痛みや違和感が続いている場合、まずは整形外科などの医療機関で専門家の診察を受けることを検討しましょう。
膝蓋軟骨軟化症のような膝の不調は、自己判断だけでは原因を特定しにくく、誤った対処によって悪化してしまうケースがあります。
整形外科では、以下のような流れで状態の確認が行われることが一般的です。
1.問診…症状の出るタイミングや強さ、過去のけがや生活習慣などを確認
2.視診・触診…膝の腫れや変形、圧痛などをチェック
3.画像検査…必要に応じてレントゲンやMRIで関節や軟骨の状態を確認
早めに受診することで、現在の状態に合わせた適切なアドバイスや対策を受けることができます。
たとえ軽度の症状であっても、専門家の意見をもとに運動の継続や生活習慣の見直しなどの方針を立てれば、将来的な負担の軽減につながるでしょう。
不安や痛みを感じたときは一人で抱え込まず、まずは気軽に専門家に相談してみることが安心への第一歩です。
2.膝蓋軟骨軟化症の治療方法
膝蓋軟骨軟化症と診断された場合、症状の程度やライフスタイルに応じ、医療機関でさまざまな保存的療法(手術をしない治療)が検討されることがあります。
治療の基本は「膝への負担を減らし、軟骨や筋肉を適切にサポートすること」です。
以下は、保存的療法において一般的に行われている主な対応方法の一例です。
- 安静・活動量の調整…痛みを引き起こす動作を一時的に控えることで、膝の状態の悪化を防ぐことが目的とされています。
- 物理療法(リハビリ)…温熱療法や電気刺激療法、ストレッチ・筋力トレーニングなどを通じて、膝周囲の筋肉を整えるアプローチが行われることがあります。
- 薬物療法…痛みが強い場合には、医師の判断により鎮痛剤や消炎剤などが処方されるケースもあります。
- 装具の使用…サポーターやテーピングなどにより、膝の動きをサポートしながら安定性を確保する方法が用いられることもあります。
保存療法では改善が見られない場合や、症状が進行して日常生活に支障を与えている場合には、関節鏡を用いた手術的な対応が検討されるケースもあります。
ただし、これはあくまで医師の診断と判断に基づいて行われる選択肢であり、すべての患者に必要なわけではありません。
3.その他
膝蓋軟骨軟化症に対するアプローチは、従来の保存療法や手術だけに限らず、近年では新たな可能性に注目が集まっています。
ただし、こうした方法はすべての人に適しているとは限らず、現時点では研究段階や限られた医療機関での実施に留まるものもあります。
注目されている新しいアプローチの例としては、「再生医療・細胞治療」「運動療法の個別最適化」「生活習慣の総合的な見直し」があげられます。
それぞれ詳しく見ていきましょう。
再生医療・細胞治療
軟骨や組織の再生を目指す再生医療は、現在一部の専門機関で臨床応用が進められています。
自己由来の幹細胞を使った治療なども開発が進んでいますが、まだ発展途上の分野であり、効果や安全性、適応には慎重な検討が必要とされています。
運動療法の個別最適化
近年はリハビリの中でも、とりわけ「その人の姿勢や筋力バランス」に合わせたトレーニングプログラムの提供が重視されています。
専門家による評価を受け、自分の体に合った運動を継続的に行うことで、膝関節の安定性維持や痛みの軽減が期待されます。
生活習慣の総合的な見直し
栄養、睡眠、ストレス管理などの生活習慣も、体の回復力や炎症反応に間接的に関わるとされています。
医学的ケアと併せ、セルフケアの習慣づくりも並行して行うのが望ましいでしょう。
これらの新しい取り組みは、「膝の健康を支えるための一つの選択肢」として存在しており、気になる方は整形外科医などの専門家に相談し、最新の知見や治療法について情報を得ることが大切です。
膝をケアする上での注意点

膝の不調を感じたとき、「自分で何とかしよう」と思って対策を試みる方も多いかもしれません。
しかし、自己流のケアや過剰なトレーニング、誤った使い方は、かえって膝への負担を増やし、状態を悪化させることもあります。
大切なのは、今の自分の膝の状態に合った正しいケアを選ぶことです。
以下の点に注意しながら、膝との付き合い方を見直してみましょう。
痛みがあるときは無理に動かさない
運動やストレッチは、基本的に「痛みがない範囲」で行うのが原則です。痛みを我慢して動かすのは逆効果になることがあります。
マッサージはやさしく行う
強く押しすぎたり、炎症がある箇所を刺激したりすると悪化のリスクがあります。違和感がある場合は一度中止し、専門家に相談しましょう。
入浴やサプリメントは補助的に考える
血流促進やリラックス目的での入浴、栄養補助としてのサプリメント活用は、一つの工夫として有効ですが、それだけで改善を図ろうとせず、総合的なケアの一部として取り入れるようにしましょう。
異変を感じたら早めに専門家に相談する
症状が長引く、強くなる、腫れが引かないなどの変化があれば、早めに整形外科やリハビリ専門の医療機関などで適切なアドバイスを受けることが大切です。
膝のケアに正解は一つではなく、その人の体格・筋力・生活スタイルによって最適な方法が異なります。
インターネットやSNSの情報を鵜呑みにせず、自分に合った対策を見つける姿勢が、膝の健康を長く守る鍵です。
まとめ|膝の痛みには栄養ケアも大切

膝蓋軟骨軟化症は、加齢や運動による負荷に限らず、若年層や日常的に膝を酷使している人にも起こりうる身近な不調の一つです。
症状が進むと、階段の昇り降りや歩行といった基本的な動作にも影響が出る可能性があるため、早めの対応とケアがとても大切です。
膝の健康を保つためには、正しい姿勢や運動習慣の見直しと並行して、栄養面からのアプローチも意識すると効果的です。
中でもマグネシウムは、筋肉や神経の働きを支えるミネラルとして、身体全体のバランスを保つ上で重要な役割を果たしているとされています。
もちろん、マグネシウムだけですべての不調が解消されるわけではありませんが、日々の食事の中で意識して取り入れることは、膝への負担を軽減するためのサポートの一環として役立つかもしれません。
ナッツや海藻を食卓に加えてみたり、寝る前にストレッチを取り入れてみたり、あるいは入浴で体を温めてリラックスタイムを設けたり──そんな小さな工夫の積み重ねが、将来の膝の健康につながるはずです。
「なんとなく違和感があるかも…」と感じたときこそ、生活を見直すタイミングです。
できることから少しずつ始めて、自分の体を大切に整えていきましょう。





